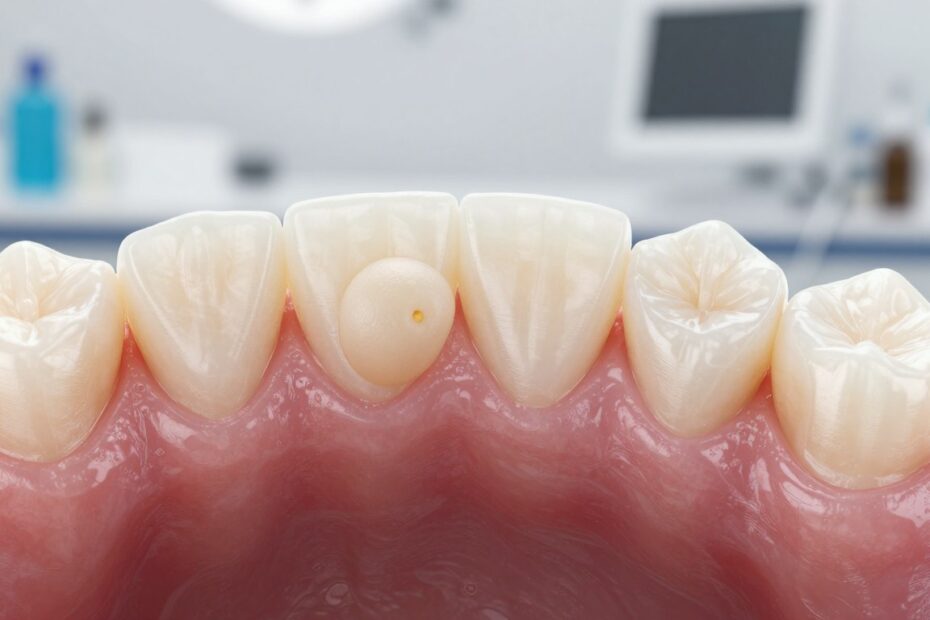
Czy mała zmiana w ustach może kryć poważny problem? Wiele osób myli guzki i pęcherzyki z błahostką, a w rzeczywistości to może być torbiel, która rozwija się w obrębie jamy ustnej.
To patologiczna jama wypełniona płynem lub gazem, często powstająca w tkankach okołowierzchołkowych. Zwykle rośnie powoli i przez długi czas nie daje objawy, dlatego bywa wykrywana przypadkowo w RTG.
Ważne jest, by nie lekceważyć zmian przy zębie. Nieleczona może powodować rozchwianie zębów, resorpcję korzeni lub ubytki kości. Dlatego diagnostyka i szybka decyzja o leczeniu wpływają na zakres terapii i rokowanie.
Kluczowe wnioski
- Zrozumienie różnicy między pęcherzykiem a torbielą pomaga uniknąć opóźnień w leczeniu.
- Najczęściej zmiana rozwija się bezobjawowo i wymaga obrazowania.
- Alarmujące symptomy to ból, obrzęk i wysięk — wtedy liczy się czas.
- Standard diagnostyczny obejmuje wywiad, badanie i RTG/CBCT.
- Leczenie zależy od typu i wielkości; często potrzebna jest endodoncja lub zabieg chirurgiczny z badaniem histopatologicznym.
Czym jest torbiel w obrębie jamy ustnej i gdzie najczęściej się rozwija
Zwykle jest to otorbiona przestrzeń w tkance, wypełniona płynną treścią. Powstaje najczęściej w okolicach wierzchołków korzeni zęba i rośnie powoli, często bez bólu.
Główne cechy to obecność torebki i stopniowe powiększanie się kosztem kości i miękkich tkanek. W praktyce stomatologicznej zmiana bywa wykrywana przypadkowo w RTG lub CBCT.
Mechanizm: przewlekły stan zapalny w kanale korzeniowym prowadzi do gromadzenia się treści i powstania torbieli zęba. Zdarza się to też przy zębach zatrzymanych.
- Najczęstsza lokalizacja: tkanki okołowierzchołkowe.
- Zmiana długo nie daje objawów, co opóźnia rozpoznanie.
- Pacjent mówiąc o „zmianie na dziąśle” często ma na myśli objaw zewnętrzny, a lekarz rozpoznaje torbiel zębopochodną.
Dlaczego to ważne? Rozróżnienie zmiany powierzchownej od tej zaczynającej się w kości decyduje o metodzie leczenia i zakresie interwencji.
Jak wygląda torbiel na dziąśle i jak odróżnić ją od innych zmian
Zmiana może przypominać przezroczystą kroplę umiejscowioną pod błoną śluzową, która stopniowo uwypukla się w miejscu przy zębie.
Typowy obraz kliniczny to wypukłość z pęcherzykowatą kopułą i wrażeniem obecności płynu. W miarę wzrostu pojawia się opuchlizna i lokalne uwypuklenie tkanki lub kości. Czasem widoczna jest asymetria twarzy.
Wiele zmian jest niewidocznych na początku, bo przede wszystkim rosną w kości, a dopiero później przebijają się do tkanek miękkich. Dlatego badanie stomatologiczne i zdjęcie rentgenowskie są kluczowe.
„W praktyce różnicowanie z aftą, ropniem czy przetoką opiera się na bólu, czasie trwania i obecności wysięku.”
- Porównanie: afta zwykle boli od razu i ma płytkie owrzodzenie.
- Ropień daje szybki, pulsujący ból i często gorączkę.
- Przetoka ma ujście i stały wypływ treści.
| Cechy | Zmienna cecha | Wskazówka praktyczna |
|---|---|---|
| Bolesność | Od braku do silnego bólu przy ucisku | Sprawdź ból przy nagryzaniu |
| Wygląd | Pęcherzykowata wypukłość lub brak widocznej zmiany | Obserwuj wzrost i asymetrię |
| Wysięk | Może być obecny przy przetokach i ropniach | Ocena kliniczna i zdjęcie |
Uwaga: nawet jeśli zmiana wydaje się niegroźna, w każdym przypadku warto potwierdzić obrazowo obecność zmiany i ocenić zęba przyczynowego. Samodzielna diagnoza z internetu może być myląca.
Objawy, które powinny skłonić do szybkiej konsultacji stomatologicznej
Gdy zmiana przy zębie zaczyna powodować ból przy nacisku, warto natychmiast zgłosić się do specjalisty. To pierwsze i najczęstsze objawy, które nie wolno lekceważyć.
Nie czekaj — szczególnie przy nasilającym się bólu zęba, bólu przy nagryzaniu, obrzęku dziąsła lub twarzy oraz uczuciu rozpierania. Te sygnały pokazują, że zmiana rozwija się i zaczyna uciskać sąsiednie struktury.
Objawy sugerujące powikłania to: wyciek płynnej treści, trudności z jedzeniem, nadwrażliwość przy dotyku, rozchwianie i przesuwanie zęby. U pacjentów może wystąpić też zmiana symetrii twarzy.
Ważne jest monitorowanie obrzęku w okolicy nosa lub policzka przy zębach górnych. Nieleczona zmiana osłabia kości i może prowadzić do patologicznych złamań.
Co powiedzieć lekarzowi: czas trwania objawów, zmiany w nasileniu bólu, wcześniejsze leczenie kanałowe, urazy i epizody wysięku. To pomoże szybko ustalić plan leczenia.
Najczęstsze przyczyny powstawania torbieli
Najczęściej zmiany powstają wskutek długo utrzymującego się procesu zapalnego przy wierzchołku korzenia.
Główne przyczyny to przewlekły stan zapalny po nieleczonej próchnicy, martwica miazgi i korzenie zgorzelinowe.
Typowy scenariusz wygląda tak: zaawansowana próchnica → infekcja miazgi → konieczność leczenia kanałowego → brak lub niedokładne leczenie → w efekcie jest torbiel zęba.
- Urazy mechaniczne i mikropęknięcia, które pozwalają bakteriom dostać się do kanału.
- Niedoleczony ząb po endodoncji, gdy ognisko zapalne pozostaje aktywne.
- Zaniedbania: rzadkie kontrole, brak RTG i odwlekanie terapii zwiększają ryzyko powstawania torbieli.
„Im dłużej trwa stan zapalny, tym większe ryzyko, że zmiana się powiększy.”
W praktyce przyczyny bywają złożone — uraz i próchnica mogą współistnieć. W takim przypadku leczenie wymaga dokładnej diagnostyki i usunięcia przyczyn, by zapobiec dalszemu powiększaniu się torbieli.
Rodzaje torbieli zębów i dziąseł ważne w diagnostyce
W praktyce rozróżnienie rodzajów zmian przy zębie ma kluczowe znaczenie dla wyboru leczenia.
Najczęściej spotykane typy to torbiel korzeniowa — postać zapalna przy wierzchołku korzenia. To zwykle konsekwencja przewlekłej infekcji po niepełnym leczeniu kanałowym.
Torbiel zawiązkowa pojawia się wokół zęba niewyrżniętego, często przy ósemkach zatrzymanych. Może długo nie dawać objawów i być wykryta przypadkowo w RTG.
Jeszcze inne to zmiany związane z przyzębiem — wynik patologii kieszonki przyzębnej, oraz torbiel dziąsła, która rozwija się w tkankach miękkich. Rzadziej opisywana jest jednostka rogowaciejąca.
„Obraz kliniczny i zdjęcie radiologiczne ułatwiają przypisanie zmiany do konkretnego rodzaju.”
Diagnostyka obejmuje ocenę kliniczną, obrazowanie i często badanie histopatologiczne. Dzięki temu lekarz dobiera odpowiednią metodę terapii i plan leczenia zębów.
Diagnostyka krok po kroku: jak potwierdza się torbiel
Diagnostyka zaczyna się od dokładnego wywiadu i prostych testów klinicznych, które wskazują kierunek dalszych badań.
Wywiad: pytania o ból, czas trwania, wcześniejsze leczenie zęba i epizody wysięku. To pozwala określić ryzyko przewlekłego procesu.
Badanie jamy ustnej: ocena zęba, sondowanie przyzębia i testy oporności na zimno czy opukiwanie. Przede wszystkim lekarz szuka ogniska przy korzeniu.
Obrazowanie jest kluczowe. Najpierw wykonuje się RTG punktowe lub pantomogram. W trudniejszych przypadkach używa się CBCT, by określić wielkość i granice zmiany.
Na zdjęciach lekarz widzi charakterystyczne przejaśnienie okołowierzchołkowe. To pomaga odróżnić torbieli od innych zmian w jamie ustnej i tkanek.
Histopatologia: jeśli planowany jest zabieg chirurgiczny, materiał wysyła się do badania. To standard bezpieczeństwa, który potwierdza naturę zmiany.
| Etap | Co wykonuje lekarz | Wpływ na decyzję |
|---|---|---|
| Wywiad i testy | Ocena bólu, historii leczenia zęba | Kieruje do odpowiedniego badania obrazowego |
| Obrazowanie | RTG punktowe / pantomogram / CBCT | Ustala wielkość i lokalizację zmiany |
| Badanie histopatologiczne | Analiza tkanki po usunięciu | Potwierdza rozpoznanie i plan leczenia |
Wyniki diagnostyki przekładają się na wybór: leczenie zachowawcze, endodoncja z kontrolą lub kwalifikacja do zabiegu chirurgicznego. W wielu przypadkach wykrycie przypadkowe podczas kontroli daje szansę na szybszą terapię i lepsze rokowanie.
Kiedy torbiel na dziąśle wymaga leczenia i dlaczego nie warto zwlekać
Ocena lekarska jest konieczna, ponieważ zmiana zwykle rozwija się powoli i może być przyczyną zniszczeń tkanek. Każda torbiel wymaga interwencji stomatologa, nawet gdy nie boli.
Niepodjęcie leczenia prowadzi do narastającego ubytku kości, resorpcji korzenia i osłabienia podparcia zęba. W efekcie zęby mogą się rozchwiać lub przesunąć w łuku.
Wczesne leczenie bywa mniej inwazyjne i krótsze. Późna terapia często wymaga zabiegu chirurgicznego i dłuższej rekonwalescencji.
Pilne sytuacje: narastający ból, obrzęk, wysięk, szybki wzrost, rozchwianie zęba lub zajęcie znacznej części kości i zatoki. Wtedy niezbędna jest natychmiastowa interwencja.
Choć transformacja nowotworowa jest rzadka, to jest to dodatkowy powód, by nie odwlekać diagnostyki i leczenia torbieli. Przygotuj się do wizyty: lista objawów, wcześniejsze RTG, informacje o leczeniu kanałowym i przyjmowanych lekach.
Metody leczenia: od endodoncji po zabieg chirurgiczny
Wybór metody terapeutycznej zależy przede wszystkim od wielkości i pochodzenia zmiany. Leczenie może być zachowawcze lub chirurgiczne, w zależności od rokowania zęba i rozległości ubytku.
Gdy źródłem jest zakażenie kanałowe, często wystarcza leczenie kanałowe lub jego powtórzenie (reendo). Celem jest usunięcie ogniska zapalnego i odbudowa prawidłowego wypełnienia.
Jeśli zmiana nie ustępuje, stosuje się chirurgiczne wyłuszczenie: usunięcie torebki i zawartości, oczyszczenie tkanek i zamknięcie rany. Materiał zawsze kieruje się do badania histopatologicznego.
Przy dużych ubytkach bywa konieczne leczenie dwuetapowe. Najpierw odbarczenie, by zmniejszyć napięcie i ryzyko złamania kości, a potem pełne usunięcie.
Ekstrakcja zęba rozważa się, gdy ząb jest poważnie zniszczony lub brak rokowania. Po zabiegu planuje się odbudowę ubytku kości przy użyciu materiałów kościozastępczych i ocenę możliwości implantacji lub protetyki.
Badanie histopatologiczne po zabiegu to element bezpieczeństwa i potwierdzenie rozpoznania.
- Gdy można zachować ząb: zmiana ograniczona, dobre rokowanie po endodoncji.
- Kiedy usunąć ząb: rozległe zniszczenia, brak możliwości szczelnego leczenia kanałowego.
Po leczeniu: jak wspierać gojenie i zmniejszyć ryzyko nawrotu
Po zabiegu warto przestrzegać prostych zasad, które przyspieszą gojenie i ograniczą ryzyko nawrotu.
Przez kilka pierwszych dni stosuj miękką dietę i ostrożne szczotkowanie okolicy. Kontroluj krwawienie i obrzęk, a w razie wzrostu bólu zgłoś się na kontakt z gabinetem.
Przede wszystkim unikaj palenia i intensywnego wysiłku — to przedłuża czas regeneracji i sprzyja powikłaniom.
Regularne wizyty kontrolne i obrazowanie pozwalają wcześnie wykryć nawrót lub nowe torbieli. Leczenie próchnicy i dbałość o kanał zęba minimalizują ryzyko powstawania kolejnych zmian.
Ważne jest, by pacjent przestrzegał zaleceń lekarza; to najlepszy sposób, by zachować zdrowie jamy ustnej i zmniejszyć szansę powrotu problemu.

Zdrowy uśmiech kojarzy mi się przede wszystkim z komfortem, a dopiero później z estetyką. Interesuje mnie profilaktyka, higiena i proste zasady, które pomagają uniknąć nieprzyjemnych niespodzianek. Lubię konkrety: co robić na co dzień, na co zwracać uwagę i czego nie warto ignorować. Cenię rzetelną wiedzę i spokojne tłumaczenie trudniejszych tematów.