Czy jedno zdjęcie może wyjaśnić źródło bólu i rozwiać wątpliwości pacjenta? To pytanie prowadzi nas przez cały poradnik.
Zdjęcie pomaga dentyście wykryć próchnicę, zmiany wokół korzenia, pęknięcia czy pozostawione narzędzia. Na obrazie zobaczysz kontrast kości, wypełnień i ubytków.
Wyjaśnimy, co realnie można samodzielnie zauważyć na zdjęciu rtg, a co zawsze wymaga interpretacji lekarza. Omówimy też typowe sytuacje do wykonania badania: ból, kontrola leczenia, ocena ósemek i planowanie zabiegów.
Na koniec ustawimy oczekiwania: to narzędzie pomocnicze. „Czytanie” polega na łączeniu obrazu z anatomią, historią i objawami pacjenta. Poruszymy także kwestie bezpieczeństwa i dawki promieniowania.
Kluczowe wnioski
- Zdjęcie pozwala ocenić próchnicę i zmiany okołokorzeniowe.
- Nie wszystko widoczne na obrazie można interpretować bez badania klinicznego.
- RTG jest narzędziem pomocniczym, a nie samodzielną diagnozą.
- Badanie pomaga planować zabiegi i kontrolować efekty leczenia.
- W tekście omówimy też bezpieczeństwo i dawki promieniowania.
Jak działa zdjęcie RTG zębów i co pokazuje obraz
Zdjęcie stomatologiczne działa jak cień: twardsze struktury wychodzą jaśniej, a bardziej przepuszczalne — ciemniej. Promieniowanie X przechodzi przez tkanki o różnej gęstości i tworzy kontrastowy obraz.
W punktowym badaniu 2D widać przede wszystkim dobrze uwapnione elementy — koronę i korzenie, otaczającą kość oraz przestrzeń ozębną. Przy dobrej ekspozycji zarys kanałów może być widoczny.
Ciemne obszary oznaczają większą przenikalność dla promieniowania (powietrze, część tkanek miękkich lub ubytek mineralizacji). Jasne pola to twardsze części, np. szkliwo i kość.
Pozycja pacjenta i ustawienie aparatu wpływają na rzutowanie. Przykładowo, nakładanie się struktur może udawać zmianę, którą trzeba odróżnić od prawdziwej patologii.
- Obserwacja obrazu to pierwszy krok.
- Wnioskowanie kliniczne wymaga kontekstu: objawów i badania w jamie ustnej.
- Zdjęcie jest szczególnie przydatne między zębami, pod wypełnieniem i przy korzeniu.
RTG zęba – jak odczytać, zanim zapytasz dentystę o diagnozę
Prosta kontrola obrazu pomaga pacjentowi zrozumieć, co warto zapytać lekarza.
Poniżej znajdziesz bezpieczną checklistę do samodzielnej oceny zdjęciu przed wizytą.
- Tożsamość zęba i strona — czy numer zgadza się z dokumentacją.
- Jakość ujęcia — ostrość, kontrast i widoczność wierzchołków korzenia.
- Cała okolica korzenia — czy widać obszary poza zębem.
- Podstawowe cechy prawidłowe: ciągłość lamina dura, wąska i jednorodna szpara ozębnej, symetria.
- Możliwe artefakty — nakładanie struktur lub błąd projekcji mogą tworzyć „cień”.
| Cecha | Wygląd prawidłowy | Możliwa nieprawidłowość |
|---|---|---|
| Lamina dura | ciągła, cienka linia | przerwanie → zmiana okołowierzchołkowa |
| Szpara ozębnej | jednorodna, równomierna | poszerzenie → stan zapalny lub uraz |
| Kość wokół | jednolite zagęszczenie | przejaśnienia lub zagęszczenia → wymagają oceny |
Po otrzymaniu wyniku zapytaj: czy zmiana koreluje z moimi objawami, czy potrzebne porównanie ze starym zdjęciem oraz czy konieczna jest kontrola kliniczna.
RTG wspiera ocenę, ale decyzję terapeutyczną podejmuje zawsze lekarz, który łączy obraz z badaniem i testami.
Rodzaje zdjęć RTG w gabinecie stomatologicznym i kiedy się je wybiera
Zdjęcie punktowe (okołowierzchołkowe) to podstawowe ujęcie 2D. Pokazuje koronę, korzeń i okolice wierzchołka. Stosuje się je w endodoncji, chirurgii i kontroli etapów leczenia.
Skrzydłowo-zgryzowe i zgryzowe dają rzut przydatny przy zębach zatrzymanych, ocenie złamań oraz zmian przy przewodach ślinianek. Czasem wykrywają złogi niewidoczne w standardowym ujęciu.
Pantomogram obejmuje cały łuk i służy do oceny ogólnej: ósme zęby, relacje łuków i struktury kości. To pierwsze badanie przy planowaniu większych zabiegów.
CBCT (tomografia 3D) pokazuje strukturę warstwowo i trójwymiarowo. Wybiera się ją przy nietypowej anatomii kanałów, dużych zmianach zapalnych i przed implantacją.
- Dlaczego lekarz wybiera dany aparat? — cel diagnostyczny i dokładność obrazu.
- Kiedy kontrolne zdjęcia są potrzebne? — by ocenić etap leczenia, nie „na wszelki wypadek”.
- Jak czytać nazwę badania? — sprawdź, czy dotyczy pojedynczego zęba, łuku czy głowy.
Poproś lekarza o krótkie wyjaśnienie: co ma pokazać dodatkowe ujęcie i jak wpłynie na plan leczenia.
| Typ zdjęcia | Co pokazuje najlepiej | Typowe wskazania |
|---|---|---|
| Punktowe | korona, korzeń, wierzchołek | endodoncja, kontrola wypełnień |
| Pantomogram | cały łuk | ocena ogólna, planowanie |
| CBCT | 3D struktury | implantologia, złożone przypadki |
Dawka promieniowania i bezpieczeństwo: co powinien wiedzieć pacjent
Zrozumienie pojęcia „dawka” ułatwia świadome decyzje przed wykonaniem zdjęcia. W stomatologii dawka promieniowania jest zwykle bardzo niska w porównaniu z innymi badaniami obrazowymi.
Przykłady wartości: zdjęcie wewnątrzustne to około 1–2 µSv, a pantomogram około 10 µSv. To mniej więcej tyle, ile otrzymasz podczas godziny lotu samolotem lub kilku dni naturalnego promieniowania tła.
Cyfrowe aparaty obniżają dawkę i poprawiają jakość obrazu. Dzięki temu lekarz widzi więcej przy mniejszej ekspozycji. Zasada jest prosta: wykonanie zdjęcia powinno mieć uzasadnienie diagnostyczne.
Ciąża i higiena radiologiczna: badanie może być wykonane, gdy istnieje wskazanie. W pierwszym trymestrze dba się o szczególną ostrożność i dodatkowe zabezpieczenia.
| Element | Typowa wartość | Porównanie |
|---|---|---|
| Zdjęcie wewnątrzustne | 1–2 µSv | kilka godzin promieniowania tła |
| Pantomogram | ~10 µSv | ok. 1 godz. lotu samolotem |
| Cyfrowy aparat | zmniejszona dawka | lepszy obraz przy niższej ekspozycji |
- Badania wykonuje się racjonalnie i tylko według wskazań.
- Poinformuj personel o ciąży i wcześniejszych badaniach przed rozpoczęciem.
- Zabezpieczenia (fartuch ołowiany, ograniczenie pól ekspozycji) minimalizują ryzyko.
Korzyść diagnostyczna często przewyższa niewielkie ryzyko związane z promieniowaniem.
Co oznaczają cienie na zdjęciu RTG zęba
Cienie na obrazie bywają mylące; warto poznać podstawowe reguły ich interpretacji.
Ciemne obszary zwykle oznaczają większą przenikalność dla promieniowania — to mogą być przestrzenie z powietrzem, płynem lub ubytek mineralizacji. Jaśniejsze pola wskazują na gęstsze struktury, jak wypełnienia, korony czy zwarta kość.
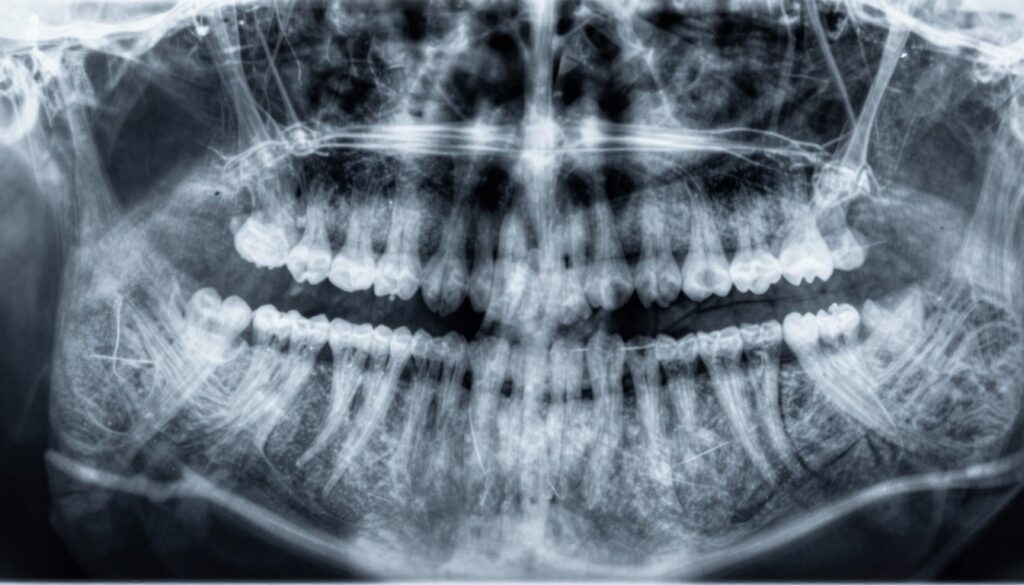
Nie każdy cień to zmiana patologiczna. Czasem to rzut zatoki, kanału żuchwy lub nakładanie się struktur. Lokalizacja i kształt pomagają rozróżnić anatomiczne rzutowania od realnej zmiany.
Zmiany zapalne w kości często pojawiają się wokół wierzchołka korzenia. Mogą wyglądać jak przejaśnienia o różnym kształcie i wielkości. Niekiedy pacjent ma niewielkie dolegliwości, mimo wyraźnej zmiany na obrazie.
Porównanie zdjęć w czasie jest kluczowe. Stabilny cień zwykle nie wymaga natychmiastowego leczenia. Powiększający się obszar sugeruje konieczność dalszej diagnostyki, często w 3D.
| Rodzaj cienia | Możliwy powód | Co robi lekarz |
|---|---|---|
| Przejaśnienie przy korzeniu | zmiana zapalna lub ubytek kostny | kontrola kliniczna, porównanie zdjęć, ewentualne CBCT |
| Rzut anatomiczny | zatoka, kanał żuchwy | ocena położenia i kształtu; brak leczenia |
| Małe, okrągłe przejaśnienie | cysta lub ognisko zapalne | monitorowanie, dalsze badania |
Opisz dentyście dokładnie, gdzie widzisz cień i czy dotyczy korzenia lub otaczającej kości — ułatwi to szybszą, celowaną rozmowę diagnostyczną.
Ubytki i próchnica na RTG: jak je rozpoznać, gdy nie widać ich gołym okiem
Na zdjęciu można często znaleźć próchnicę, której nie widać podczas przeglądu w jamie ustnej. Typowy obraz to przejaśnienia w szkliwie i zębinie, szczególnie na powierzchniach stycznych między zębami.
Lekarz analizuje kształt i położenie przejaśnienia, by odróżnić je od nakładania się struktur. Weryfikacja odbywa się potem w badaniu klinicznym i ewentualnym sondowaniu.
Próchnica pod plombą często wygląda jak ciemniejszy kontur przy granicy wypełnienia. Nawet bez bólu zmiana na zdjęciu może uzasadniać usunięcie starej plomby i odbudowę.
- Na co patrzy dentysta: styczne, okolice szyjki, granice wypełnień.
- Gdy ubytek jest duży — rozważana jest odbudowa typu inlay/onlay lub endokorona.
- Porównanie zdjęć pokazuje, czy zmiana się powiększa.
| Wygląd na zdjęciu | Możliwa interpretacja | Typowe działanie |
|---|---|---|
| Małe przejaśnienie w szkliwie | wczesna próchnica | kontrola, higiena, obserwacja |
| Przejaśnienie przy brzegach plomby | nieszczelność/ugnicie | wymiana wypełnienia |
| Duże ubytek pod wypełnieniem | utrata tkanek, ryzyko złamania | inlay/onlay lub korona |
Brak widocznej dziury nie wyklucza próchnicy — zdjęcia rtg zębów pozwalają wychwycić zmiany we wczesnym stadium.
Zmiany przy korzeniu i w kości: jak interpretować obraz okołowierzchołkowy
Obraz okolicy okołowierzchołkowej często ujawnia konsekwencje przewlekłych infekcji lub urazów.
Okolica okołowierzchołkowa to przestrzeń wokół wierzchołka korzenia, gdzie najczęściej pojawiają się zmiany. Na prześwietleniu widoczne są przejaśnienia sugerujące utratę mineralnej struktury kości.
Zmiana zapalna zwykle wygląda jak jasne, nieregularne pole przy wierzchołku korzenia. Może też zaburzać ciągłość lamina dura i szpary ozębnej.
Wielkość zmiany nie zawsze wiąże się z bólem. Pacjent bez dolegliwości może mieć postępujący stan zapalny w kości.
Ważne czynniki interpretacji to historia: wcześniejsze leczenie kanałowe, urazy, stan przyzębia i objawy kliniczne.
| Objaw na obrazie | Możliwa przyczyna | Co robi lekarz |
|---|---|---|
| Przejaśnienie przy wierzchołku | zmiana zapalna, ognisko kostne | porównanie zdjęć, kontrola kliniczna, ewentualne CBCT |
| Zaburzenie ciągłości struktur | pourazowe uszkodzenie lub zanik kości | dalsza diagnostyka, leczenie lub obserwacja |
| Stabilne, małe przejaśnienie | blizna kostna lub zmiana nieaktywna | monitorowanie i kontrola w czasie |
Prześwietlenie sugeruje charakter zmiany, lecz decyzję terapeutyczną zawsze podejmuje lekarz na podstawie obrazu i badania klinicznego.
Resorpcja korzenia na RTG: na co patrzeć, by nie przeoczyć problemu
Resorpcja korzenia to proces stopniowego zanikania twardych tkanek korzenia. Na obrazie widoczne są zmiany zarysu, skrócenie korzeni i nieregularne „wżery”, które wskazują na utratę struktury.
Problem często przebiega bez bólu, więc objawy mogą być nieobecne przez długi czas. Z tego powodu przypadkowe wykrycie podczas rutynowej kontroli bywa częste.
Na co zwraca uwagę lekarz? Szuka zmian w kształcie korzenia, miejscowych ubytków oraz przemian w otaczającej kości. Ważne są nieregularności powierzchni i spadek długości korzeni.
| Znalezisko na obrazie | Możliwy sens kliniczny | Dalsze kroki |
|---|---|---|
| Zmieniony zarys korzenia | resorpcja zewnętrzna lub wewnętrzna | porównanie zdjęć, kontrola kliniczna |
| Skrócenie korzeni | postęp zaniku tkanek | monitorowanie, rozważenie leczenia |
| Przejaśnienia w kości | odczyn zapalny lub reakcja popędu | CBCT dla dokładnej oceny |
Sytuacje zwiększające ryzyko to urazy, leczenie ortodontyczne lub przewlekłe stany zapalne. Porównanie zdjęć w czasie jest kluczowe, bo resorpcja to proces — jedno zdjęcie rzadko wystarcza.
Wczesne wykrycie na zdjęciu rtg i odpowiednia obserwacja mogą uratować zęba lub ustalić bezpieczny plan leczenia.
RTG w urazach i problemach z wyrzynaniem: pęknięcia oraz zatrzymane ósemki
Gdy pojawia się ból po urazie lub ósemka nie chce wyrosnąć, zdjęcie wyjaśnia relacje między zębami i kością.
W diagnostyce urazów obraz pomaga rozpoznać pęknięcia korony i korzenia. Pęknięcie podłużne, sięgające do korzenia, często kwalifikuje ząb do usunięcia.
Pęknięcie poprzeczne korony może dać szansę na leczenie. W praktyce to leczenie kanałowe, wkład i korona lub odbudowa.
Zatrzymane ósemki oznaczają, że ząb nie przebił się całkowicie przez dziąsło. Pozycja (np. pozioma) wpływa na konieczność ekstrakcji i ryzyko nacisku na siódemki.
Na zdjęciach widać też próchnicę ósemek, trudną higienę i możliwe stłoczenie. To pomaga w planowaniu zabiegów chirurgicznych i ortodontycznych.
| Problem | Co pokazuje zdjęcie | Dalsze kroki |
|---|---|---|
| Pęknięcie podłużne | przerwanie zarysu korzenia | ekstrakcja lub konsultacja specjalistyczna |
| Pęknięcie poprzeczne | linia złamania korony | leczenie kanałowe, odbudowa |
| Zatrzymana ósemka | pozycja względem sąsiednich zębów i kości | plan chirurgiczny, obserwacja |
Po otrzymaniu zdjęć zapytaj o ryzyko dla sąsiednich zębów, potrzebę konsultacji chirurgicznej i wpływ na plan leczenia.
RTG a leczenie kanałowe: jak zdjęcia prowadzą leczenie od planu do kontroli
Zdjęcie rtg przed rozpoczęciem leczenia pomaga zaplanować zabieg: ocenia długość i kształt korzeni oraz liczbę kanałów. To także sposób wykrycia zmian okołowierzchołkowych, które wpływają na wskazania terapeutyczne.
W trakcie leczenia wykonuje się zdjęcia kontrolne, by monitorować opracowanie. Na obrazie widać, czy kanał został wypełniony prawidłowo, czy materiał dochodzi do wierzchołka. Niedomknięcie lub wypełnienie do połowy zwiększa ryzyko pozostawienia bakterii i nawrotu objawów.
Typowe problemy widoczne na zdjęciu to kanał wypełniony częściowo, niewypełniona końcówka lub rozdwajający się kanał. Takie obserwacje często prowadzą do decyzji o reendo — ponownym leczeniu kanałowym.
Na zdjęciu mogą też pojawić się elementy procedury, np. klamra koferdamu. To normalne i pomaga udokumentować przebieg zabiegu.
| Etap | Cel zdjęcia | Co ocenia lekarz |
|---|---|---|
| Przed rozpoczęciem leczenia | planowanie | długość korzenia, liczba kanałów, zmiany okołowierzchołkowe |
| W trakcie | kontrola opracowania | głębokość wypełnienia, poprawność narzędziowania |
| Po zakończeniu | ocena efektu | szczelność wypełnienia, monitorowanie gojenia |
„Zdjęcia wykonywane okresowo po leczeniu pokazują, czy zmiana okołowierzchołkowa się zmniejsza i czy konieczna jest dalsza interwencja.”
- Kontrola gojenia: zdjęcia powtarza się w odstępach, by ocenić stabilizację lub regresję zmiany.
- Anatomia: nietypowe kanały wymagają dodatkowej diagnostyki i planowania.
Jak przygotować się do wykonania zdjęcia RTG i lepiej zrozumieć opis badania
Przygotuj się krótko przed zdjęciem: usuń biżuterię i klipsy z okolicy głowy, poinformuj o ciąży, świeżym urazie i wcześniejszych zabiegach. Bezruch podczas ekspozycji daje ostrzejszy obraz.
W gabinecie wykonanie zdjęcia wewnątrzustnego to krótki, precyzyjny zabieg; pantomogram wymaga innego ustawienia i nieco dłuższej ekspozycji. Personel wyjaśni pozycję i zabezpieczenia.
Czytaj opis badania: sprawdź typ zdjęcia, lokalizację oraz wzmianki o twardych strukturach i zmianach w kości. Opis uzupełnia obraz i służy porównaniom w czasie — warto go przechowywać.
Coraz częściej wyniki dostępne są cyfrowo (np. przez XRAY Dentist). Ułatwia to konsultacje i planowanie leczenia. Sprawdź zabezpieczenia dostawcy — np. podwójną autoryzację — zanim pobierzesz pliki.
Co dalej: umawiaj wizytę z wynikiem, zgłaszaj nagłe objawy i przygotuj pytania do lekarza o możliwe opcje leczenia oraz termin kontroli.

Zdrowy uśmiech kojarzy mi się przede wszystkim z komfortem, a dopiero później z estetyką. Interesuje mnie profilaktyka, higiena i proste zasady, które pomagają uniknąć nieprzyjemnych niespodzianek. Lubię konkrety: co robić na co dzień, na co zwracać uwagę i czego nie warto ignorować. Cenię rzetelną wiedzę i spokojne tłumaczenie trudniejszych tematów.
