Czy naprawdę można odzyskać linię uśmiechu i chronić odsłonięte szyjki zębowe jednym zabiegiem? To pytanie zadaje wielu pacjentów, gdy widzą cofanie się tkanek przyzębia.
Przeszczep dziąsła to zabieg periodontologiczny, który ma na celu pogrubienie i wzmocnienie tkanek. Najczęściej pobiera się tkankę z podniebienia i stabilizuje ją szwami w znieczuleniu miejscowym.
W praktyce liczy się nie tylko estetyka uśmiechu, ale też ochrona odsłoniętych korzeni przed nadwrażliwością i próchnicą przy szyjkową. Pacjenci pytają: czy boli, ile trwa zabieg i jak długo goi się rana.
W tym poradniku wyjaśnimy objawy i przyczyny recesji, kryteria kwalifikacji, przebieg operacji oraz zasady profilaktyki nawrotów. Ustawimy realistyczne oczekiwania, bo efekty zależą od anatomii, techniki i higieny.
Kluczowe wnioski
- Przeszczep to metoda wzmacniania tkanek przyzębia.
- Cofanie się dziąseł ma skutki estetyczne i zdrowotne.
- Zabieg zwykle wykonuje się w znieczuleniu miejscowym.
- Gojenie i trwałość zależą od higieny i przyczyny recesji.
- Poradnik obejmie kwalifikację, przebieg i profilaktykę.
Czym jest przeszczep dziąsła i jaki ma cel w leczeniu recesji
Zabieg polega na chirurgicznym wzmocnieniu tkanek miękkich, aby odbudować linię przyzębia i zabezpieczyć korzeń zęba.
W praktyce przeszczep to procedura periodontologiczna ukierunkowana na pogrubienie i rekonstrukcję tkanek wokół zęba lub implantu. Głównym celem jest przywrócenie ciągłości i szczelności, co zmniejsza dostęp bakterii i zwiększa odporność na urazy.
Operacja poprawia ochronę korzeni oraz kości wyrostka zębodołowego. Dzięki uzupełnieniu brakującej tkanki zmniejsza się ryzyko nadwrażliwości i próchnicy przy szyjkowej.
W praktyce rozróżniamy dwa cele: pokrycie recesji (zasłonięcie korzenia) oraz augmentację (pogrubienie tkanki). Często cele te łączą się, a wybór techniki zależy od fenotypu, lokalizacji i oczekiwań estetycznych.
Przeszczepu nie wykonuje się bez usunięcia przyczyny cofania się tkanek — na przykład złej techniki higieny. Tylko kompleksowe leczenie daje trwały efekt.
Recesja dziąseł – objawy, skutki i kiedy nie warto zwlekać
Gdy brzeg tkanki cofa się, ząb wydaje się dłuższy, a korzeń staje się odsłonięty.
Recesja to przesunięcie brzegu dziąsła prowadzące do widocznego wydłużenia korony zęba. Odsłonięta szyjka i korzeń są bardziej narażone na uszkodzenia.
Typowe objawy to nadwrażliwość na zimno, ból przy szczotkowaniu i dyskomfort przy kwaśnych smakach. Pacjenci często zauważają też zmianę linii uśmiechu.
Funkcjonalne konsekwencje są poważne. Odsłonięty korzeń nie ma naturalnej ochrony i łatwiej ulega ubytkom oraz podrażnieniom. Pojawia się utrudniona higiena wokół szyjki zęba.
Nie warto zwlekać, gdy nadwrażliwość narasta, estetyka się pogarsza lub okolica jest trudna do oczyszczenia. Wczesna diagnostyka może pozwolić na mniej inwazyjne leczenie.
W dłuższej perspektywie postępujący ubytek przyczepu może prowadzić do zaniku kości i zwiększonej ruchomości zębów. Szybka reakcja zmniejsza ryzyko utraty tkanek podporowych.
- Zdefiniowanie recesji jako cofnięcie brzegu, powodujące wydłużenie zęba.
- Najczęstsze objawy: nadwrażliwość, ból przy szczotkowaniu, dyskomfort smakowy.
- Konsekwencje: większe ryzyko próchnicy korzeni i zaniku przyczepu.
Najczęstsze przyczyny cofania się dziąsła w jamie ustnej
Przyczyny recesji w jamie ustnej często łączą czynniki mechaniczne, anatomiczne i zapalne.
Urazowe szczotkowanie to jedna z najczęstszych przyczyn. Ruchy szorujące i twarde włosie ścierają tkankę przy szyjkach zębów.
Wady ortodontyczne, gdy zęby stoją poza łukiem, powodują rozciąganie cienkich tkanek. Zęby ustawione w stronę warg lub policzków są bardziej narażone na cofanie się brzegu.
Nieprawidłowa higiena sprzyja gromadzeniu płytki i zapaleniu. Stan zapalny przyspiesza utratę przyczepu i ubytki tkanek.
Inne czynniki to nieprawidłowe przyczepienie wędzidełek, nawisające wypełnienia oraz biżuteria w jamie — wszystkie mogą przewlekle drażnić okolicę i odrywać tkankę.
- Często to suma czynników, a nie jeden powód.
- Ustalenie źródła u pacjenta decyduje o planie leczenia.
Wskazania do zabiegu: kiedy przeszczep może być najlepszym rozwiązaniem
W niektórych przypadkach odbudowa tkanek miękkich jest konieczna, by zabezpieczyć ząb przed dalszymi stratami.
Klasyczne wskazanie to pokrycie odsłoniętych korzeni podczas recesji. Zabieg zmniejsza nadwrażliwość i ryzyko próchnicy przyszyjkowej.
U osób z cienkim fenotypem dziąsła procedura bywa elementem profilaktycznym. Wzmacnia tkanki i ogranicza prawdopodobieństwo nawrotu recesji.
W sytuacjach okołoimplantologicznych zabieg pomaga poprawić szczelność tkanek przy implantach. Grubsza tkanka zmniejsza ryzyko zapaleń wokół implantu.
Estetyka uśmiechu to kolejny powód — wyrównanie linii dziąseł poprawia proporcje zębów, zwłaszcza w odcinku przednim.
Pacjenci po leczeniu ortodontycznym mogą wymagać uzupełnienia tkanek. Nowe ustawienie zębów czasem ujawnia wcześniej ukrytą recesję.
Kwalifikacja wymaga oceny warunków anatomicznych, higieny i wykluczenia aktywnego stanu zapalnego. Zabieg często jest częścią szerszego planu periodontologicznego.
Rodzaje przeszczepów i techniki periodontologiczne stosowane obecnie
Różne metody pozwalają dopasować leczenie do fenotypu i lokalizacji recesji.
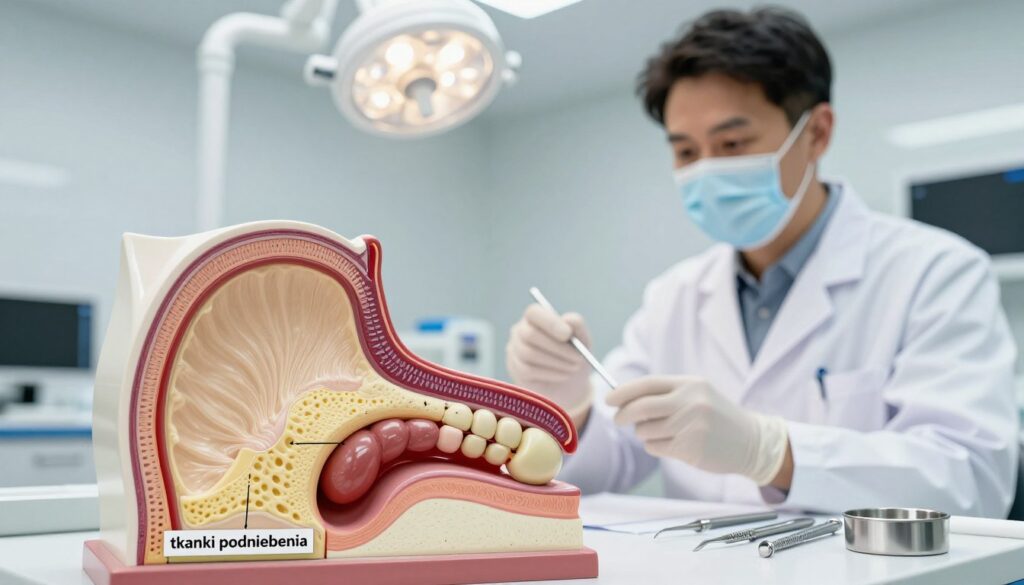
CTG (podnabłonkowy przeszczep tkanki łącznej) to często uznawany za złoty standard. Pobiera się fragment tkanki łącznej z podniebienia i umieszcza pod płatem w miejscu ubytku. Efekt bywa najbardziej naturalny pod względem koloru i faktury.
FGG (wolny przeszczep dziąsłowy) polega na pobraniu pełnej grubości z nabłonkiem z okolicy podniebienia. Technika ta poszerza strefę tkanek zrogowaciałych i sprawdza się w odcinkach bocznych.
Przeszczep nabłonkowo-łącznotkankowy stosuje się przy większych defektach. Łączy zalety obu metod, pomagając odtworzyć kontur i objętość.
W wybranych przypadkach możliwe jest pokrycie recesji bez pobrania materiału — przez mobilizację i przesunięcie płata oraz stabilizację szwami.
| Metoda | Źródło tkanki | Cel | Estetyki |
|---|---|---|---|
| CTG | podnabłonkowa tkanka z podniebienia | pokrycie recesji, pogrubienie | wysoka |
| FGG | pełna grubość z podniebienia | poszerzenie strefy zrogowaciałej, wzmocnienie | umiarkowana |
| Nabłonkowo-łącznotkankowy | warstwowy fragment z podniebienia | odtworzenie konturu, większe defekty | dobry |
| Pokrycie bez materiału | brak | przesunięcie płata, zamknięcie recesji | zależna od przypadku |
Wybór metody zależy od grubości tkanek, lokalizacji zmian, liczby zębów i oczekiwań estetyki. Pobranie z podniebienia jest standardowe ze względu na dostępność i przewidywalność gojenia.
Przygotowanie do zabiegu: diagnostyka, higienizacja i plan leczenia
Dobra kwalifikacja to podstawa udanego leczenia i przewidywalnego gojenia.
Ocena przed zabiegiem obejmuje pomiar głębokości recesji, ocenę fenotypu tkanek oraz stan przyzębia. Lekarz sprawdza czynniki ryzyka: higienę, palenie oraz ułożenie zębów.
Przed zabiegiem pacjent przechodzi higienizację — usunięcie osadu i kamienia nad- i poddziąsłowego. To klucz do zmniejszenia stanu zapalnego i lepszego gojenia.
Eliminacja przyczyny jest niezbędna. Czasem trzeba skorygować technikę szczotkowania, wyleczyć zapalenie lub rozważyć ortodoncję czy korektę wędzidełka.
Plan leczenia przygotowuje lekarz po konsultacji u periodontologa. Plan określa technikę, zakres, etapy oraz oczekiwany efekt funkcjonalny i estetyczny.
| Etap | Co obejmuje | Dlaczego ważne |
|---|---|---|
| Diagnostyka | ocena recesji, fenotyp | wybór techniki leczenia |
| Higienizacja | usunięcie kamienia, instrukcja szczotkowania | redukcja zapalenia, lepsze gojenie |
| Eliminacja przyczyny | korekta nawyków, ortodoncja, leczenie zapalenia | zapobieganie nawrotom |
Przestrzeganie zaleceń przed zabiegiem zwiększa szansę powodzenia. Pacjent, który rozumie proces, łatwiej przestrzega kontroli i wskazówek po leczeniu.
Jak wygląda zabieg krok po kroku w znieczuleniu miejscowym
Pacjent najpierw otrzymuje znieczulenie, które sprawia, że większość procedury jest odczuwana jako ucisk, a nie ból.
Krok 1: krótkie przygotowanie i podanie znieczulenia miejscowego. Lekarz tłumaczy przebieg i sprawdza komfort pacjenta przed zabiegiem.
Krok 2: pobranie tkanki z podniebienia. Miejsce dawczego zostaje zabezpieczone, aby goiło się bez powikłań.
Krok 3: przygotowanie miejsca biorczego — oczyszczenie i delikatne opracowanie brzegu recesji, co zwiększa szanse integracji materiału.
Krok 4: umieszczenie i stabilizacja przeszczepu za pomocą drobnych szwów. Czasem stosuje się szwy rozpuszczalne, czasem do zdjęcia.
Krok 5: opatrunek i zalecenia — instrukcje dotyczące diety, higieny i środków przeciwbólowych na pierwsze dni.
Cały zabieg trwa zwykle od 45 minut do 2 godzin, zależnie od zakresu i techniki. Pacjent najczęściej wraca do domu tego samego dnia i otrzymuje konkretne wskazówki, jak dbać o miejsce operowane przez pierwsze dni.
Gojenie po przeszczepie: czego spodziewać się w pierwszych dniach i tygodniach
Pierwsze dni po zabiegu zwykle wiążą się z łagodnym dyskomfortem i wyraźnym obrzękiem w okolicy operowanej.
W pierwszych 48–72 godzin może wystąpić umiarkowany ból i opuchlizna. To normalna reakcja tkanek na uraz. Stosuj zalecone leki przeciwbólowe i zimne okłady, aby zmniejszyć obrzęk.
Szwy nierozpuszczalne zwykle usuwa się po około 10–14 dniach. Jednak pełne gojenie tkanek zajmuje zazwyczaj 2 tygodnie do miesiąca. Pełna stabilność estetyczna i funkcjonalna rozwija się przez kilka miesięcy.
Unikaj gorących napojów, twardych i ostrych potraw oraz intensywnego szczotkowania w miejscu zabiegu. Stosuj delikatne płukanki antyseptyczne zgodnie z zaleceniami lekarza.
Miejsce dawczego na podniebieniu wymaga ostrożności: nie dotykaj go językiem, kontroluj ewentualne krwawienie i nie pal tytoniu. To przyspiesza proces gojenia i redukuje ryzyko powikłań.
- Objawy pierwszych dni: ból, obrzęk, delikatne krwawienie.
- Ramy czasowe: szwy 10–14 dni; tkanki zagojone w 2–4 tygodni.
- Opieka: płukanki, miękka dieta, unikanie urazów.
- Kontrole: wizyty u lekarza potwierdzają prawidłowe gojenie.
| Okres | Co się dzieje | Zalecenia |
|---|---|---|
| 1–3 dni | dyskomfort, obrzęk, krwawienie minimalne | leki, chłodne okłady, płukanki |
| 10–14 dni | usunięcie szwów (jeśli nierozpuszczalne) | kontrola u lekarza, ograniczone żucie |
| 2–4 tygodnie | zrost tkanek, zmniejszenie wrażliwości | stopniowy powrót do normalnej higieny |
| kilka miesięcy | stabilne efekty estetyczne i funkcjonalne | regularne kontrole i utrzymanie dobrych nawyków |
Efekty leczenia recesji: zdrowie przyzębia, nadwrażliwość i estetyka uśmiechu
Po zabiegu większość pacjentów zauważa szybką poprawę komfortu przy jedzeniu i szczotkowaniu.
Najczęściej oczekiwane efekty to zmniejszenie odsłonięcia korzeni, pogrubienie i większa stabilność tkanek oraz mniejsze ryzyko próchnicy przyszyjkowej.
Estetyka uśmiechu poprawia się zwłaszcza w odcinku przednim, gdy technika CTG daje naturalny wygląd i jednorodną linię.
Pogrubiona tkanka działa długofalowo: lepiej znosi urazy mechaniczne i jest mniej podatna na stan zapalny.
Rezultaty różnią się między pacjentami. Kluczowe czynniki to technika leczenia, warunki anatomiczne i codzienna higiena.
Część poprawy widać po wygojeniu, ale pełna stabilizacja i „dojrzewanie” tkanek trwa miesiącami.
Lepsza szczelność tkanek ułatwia utrzymanie czystości przy szyjkach zębów i ogranicza nawracające podrażnienia.
Utrzymanie efektów wymaga korekty przyczyny recesji — na przykład zmiany techniki szczotkowania czy eliminacji drażniących nawyków.
| Korzyść | Co to oznacza dla pacjenta | Czas obserwacji |
|---|---|---|
| Zmniejszenie odsłonięcia korzeni | mniejsze ryzyko próchnicy i estetyczna linia | po wygojeniu, widoczne w 2–4 tyg. |
| Pogrubienie tkanek | większa odporność na urazy i zapalenia | stabilizacja w ciągu kilku miesięcy |
| Poprawa komfortu | mniej nadwrażliwości przy jedzeniu i szczotkowaniu | często po pierwszych tygodniach |
- Zrozumienie ograniczeń i realistyczne oczekiwania zwiększa satysfakcję.
- Regularne kontrole i higiena są niezbędne dla trwałych efektów leczenia recesji.
Bezpieczeństwo, ryzyko i jak zmniejszyć szansę nieprzyjęcia przeszczepu
Bezpieczeństwo procedury zależy od wielu czynników — od techniki lekarza po zachowanie pacjenta po zabiegu.
Ogólne ryzyko jest niewielkie, ale zdarza się nieprzyjęcie materiału. Najczęściej wynika to z urazu miejsca operowanego w pierwszych dobach, zakażenia, niedokrwienia spowodowanego nadmiernym napięciem płata lub błędów technicznych.
Do czynników zwiększających ryzyko należą palenie tytoniu, słaba higiena jamy ustnej oraz nieuregulowane choroby ogólne. W takim przypadku plan leczenia powinien uwzględniać przygotowanie medyczne.
Objawy alarmowe, które wymagają kontaktu z gabinetem:
- narastający ból lub gorączka,
- brzydki zapach, wysięk lub krwawienie,
- ruchomość przeszczepu lub zmiana barwy na szarobiały/brunatny,
- brak poprawy lub pogorszenie wyglądu miejsca.
Jak zmniejszyć ryzyko? Ścisłe stosowanie zaleceń, ochrona pola operacyjnego, rezygnacja z palenia i dobra higiena znacząco poprawiają szanse powodzenia.
| Problem | Przyczyna | Co robić |
|---|---|---|
| Infekcja | zanieczyszczenie rany, słaba higiena | kontakt z lekarzem, antyseptyczne płukanki, antybiotyk w razie potrzeby |
| Niedokrwienie | nadmierne napięcie płata | poprawa techniki, możliwa rewizja chirurgiczna |
| Mechaniczne uszkodzenie | uraz w pierwszych dobach | unikanie dotykania, miękka dieta, kontrolne wizyty |
| Czynniki ogólne | palenie, cukrzyca nieuregulowana | przygotowanie przed zabiegiem, współpraca z lekarzem prowadzącym |
Doświadczenie operatora ma kluczowe znaczenie. Precyzja, odpowiednia stabilizacja i dobór techniki zmniejszają ryzyko niepowodzenia. Regularne kontrole pozwalają wcześnie wykryć problemy i zapobiec utracie efektu.
Świadoma decyzja o zabiegu i długoterminowa ochrona dziąseł po leczeniu
Wybór zabiegu powinien być świadomy i oparty na jasnych kryteriach: wskazaniach, oczekiwaniach oraz obowiązkach pozabiegowych. Zrozumienie procesu pomaga podjąć decyzję i przygotować się do rekonwalescencji.
Kluczowe warunki trwałości to eliminacja przyczyny cofania się brzegu, perfekcyjna higiena i regularne kontrole. Po zabiegu warto nauczyć się delikatnej, ale skutecznej techniki mycia, by chronić zarówno dziąsła, jak i miejsce operowane.
W niektórych przypadkach efekt wymaga leczenia skojarzonego: terapia periodontologiczna, ortodoncja lub korekta wędzidełka. Takie działania zwiększają szansę na stabilny rezultat.
Podsumowanie praktyczne: zabieg bywa opłacalny zdrowotnie i estetycznie dla osób z postępującą recesją. Przed konsultacją przygotuj listę objawów, oczekiwań oraz pytań o alternatywy i obowiązki po zabiegu.

Zdrowy uśmiech kojarzy mi się przede wszystkim z komfortem, a dopiero później z estetyką. Interesuje mnie profilaktyka, higiena i proste zasady, które pomagają uniknąć nieprzyjemnych niespodzianek. Lubię konkrety: co robić na co dzień, na co zwracać uwagę i czego nie warto ignorować. Cenię rzetelną wiedzę i spokojne tłumaczenie trudniejszych tematów.