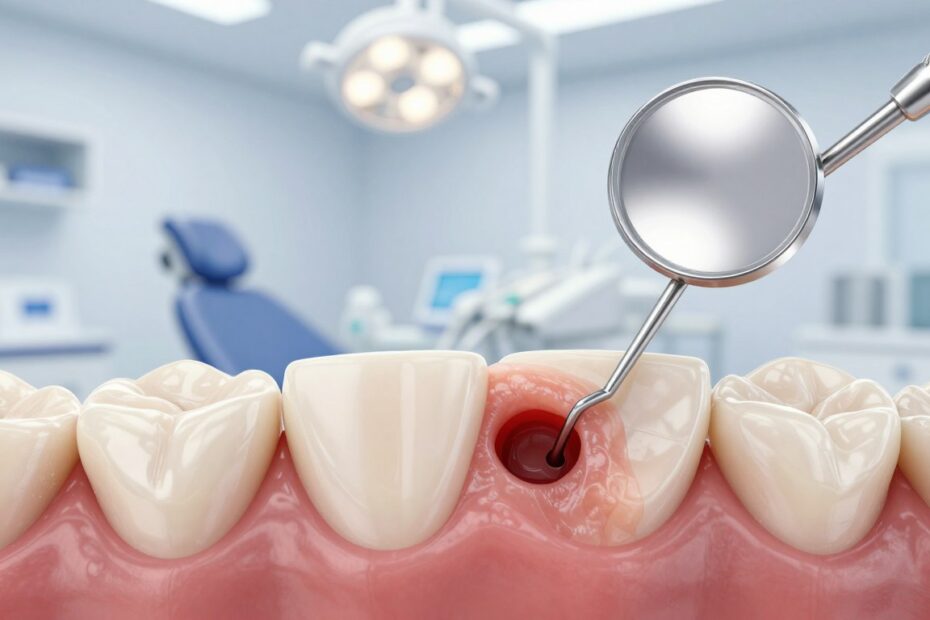
Czy niewielka szczelina przy szyjce zęba może kryć poważne problemy? To pytanie zadaje wiele osób, gdy zauważą zmianę w jamie ustnej lub poczują niepokojący ból.
Potoczne określenie Dziura w dziąśle zwykle odnosi się do kieszonki dziąsłowej. Fizjologicznie taka szczelina powinna mieć około 2–3 mm. Głębsze przestrzenie sprzyjają gromadzeniu bakterii i mogą prowadzić do postępującego uszkodzenia przyzębia.
W tym artykule w prosty sposób wyjaśnimy, dlaczego nie warto bagatelizować objawów, co można zauważyć w domu i kiedy umówić pilną wizytę u stomatologa. Omówimy przyczyny, objawy oraz etapy leczenia i profilaktyki, aby pomóc rozpoznać sygnały ostrzegawcze bez paniki.
Kluczowe wnioski
- Potoczne nazwy często dotyczą kieszonki dziąsłowej, nie tylko powierzchni zęba.
- Norma to około 2–3 mm; pogłębienie zwiększa ryzyko zakażenia.
- Objawy mogą być niespecyficzne, dlatego diagnostyka w gabinecie jest ważna.
- Reaguj pilnie przy nasilonym bólu, obrzęku lub wydzielinie.
- Profilaktyka i regularne kontrole zmniejszają ryzyko poważnych problemów.
Co oznacza „dziura w dziąśle” i czym jest kieszonka dziąsłowa
Kieszonka dziąsłowa to szczelina przy szyjce zęba — rowek między brzegiem dziąsła a przyczepem nabłonkowym. Głębokość ocenia się sondą periodontologiczną.
Zdrowy rowek ma zwykle 2–3 mm. Jeśli ta przestrzeń przekracza 3 mm, mówimy już o patologii, która sprzyja gromadzeniu się bakterii.
Pacjenci często nie widzą kieszonki, lecz odczuwają tkliwość, uczucie ciała obcego lub miejscowy dyskomfort.
Kieszonki mogą dotyczyć jednego zęba lub wielu zębów. Im głębsze kieszonki dziąsłowe, tym większe ryzyko powikłań.
- Różnica między rowkiem a pogłębioną kieszonką ma znaczenie diagnostyczne.
- Kieszonki utrudniają higienę i sprzyjają zaleganiu resztek i bakterii.
Dziura w dziąśle obok zęba – jak rozpoznać problem w domu
Czasem problem obok zęba zaczyna się od nieoczywistego uczucia — dziwnego wgłębienia, które można wyczuć językiem.
Na początku kieszonka może być niewidoczna i nie daje jasnych sygnałów. Patologiczna przestrzeń zwykle przekracza 3 mm, ale to sprawdza dopiero specjalistyczna sonda.
Co możesz sprawdzić samodzielnie:
- Przesuń językiem przy szyjce zęba — wyczuwalne wgłębienie lub „ciało obce” może wskazywać na kieszonkę.
- Zwróć uwagę na krwawienie i bolesność podczas szczotkowania — to częste symptomy.
- Nieprzyjemny zapach lub uporczywy smak z jamy ustnej często pochodzi z zalegającej zawartości kieszonki.
Odczuwalny ból promieniujący z dziąseł przy nagryzaniu zwykle różni się od punktowego bólu w zębie. Jeśli czujesz tkliwość przy nacisku na dziąsło, problem może leżeć w przyzębiu.
Wskazówki bezpieczeństwa: nie używaj ostrych narzędzi, nie próbuj „otwierać” kieszonki i zaplanuj wizytę u stomatologa, gdy dolegliwości narastają.
Objawy, które najczęściej towarzyszą kieszonkom dziąsłowym
Znaki ostrzegawcze warto układać od najłagodniejszych do najbardziej zaawansowanych, by łatwiej ocenić problem.
Wczesne symptomy to ból i tkliwość przy szczotkowaniu oraz lekkie krwawienie. Często pojawia się zaczerwienienie i niewielki obrzęk dziąseł.
W średnim stadium dołącza nieprzyjemny zapach ust. Źródłem są kolonizujące bakterii i zalegające złogi w trudno dostępnej przestrzeni.
Nasilenie bólu może się zmieniać — od dyskomfortu przy higienie po silny ból przy nagryzaniu i opukiwaniu zęba.
- Łagodne: tkliwość, krwawienie przy nitkowaniu.
- Umiarkowane: zaczerwienienie, obrzęk, nieświeży zapach, odsłonięcie szyjek zębów.
- Zaawansowane: rozchwianie zębów, wysięk ropny i ubytki kostne.
„Krwawienie podczas szczotkowania nie jest normalne — to sygnał stanu zapalnego, który wymaga oceny.”
Kamień nazębny często przyspiesza rozwój kieszonek i pogarsza stan dziąseł. Usuwanie kamienia to kluczowy element zapobiegania postępowi choroby.
Skąd bierze się kieszonka dziąsłowa – najczęstsze przyczyny powstawania
Powstawanie kieszonki zwykle zaczyna się od zaniedbań w codziennej higienie. Niedokładne szczotkowanie i brak nitkowania sprzyjają odkładaniu się płytki, która z czasem twardnieje do postaci kamienia nazębnego.
Płytka i kamień ułatwiają namnażanie bakterii. Wywołany przez nie stan zapalny niszczy przyczep nabłonkowy i powoduje pogłębianie kieszonki.
Do czynników ryzyka należą: palenie, dieta bogata w węglowodany proste, bruksizm oraz zbyt mocne szczotkowanie. Te elementy mechanicznie i chemicznie nasilają cofanie się dziąsła.
Istnieją też przyczyny ogólnoustrojowe. Choroby takie jak cukrzyca lub inne zaburzenia odporności mogą pogarszać gojenie i sprzyjać powstawaniu kieszonek.
- Mechaniczne: przeciążenie zębów, zbyt twarda szczoteczka.
- Styl życia: palenie, słodka dieta.
- Miejscowe: zapalenie miazgi, wyrzynanie ósemek.
Kieszonka dziąsłowa przy ósemce – dlaczego bywa wyjątkowo bolesna
Okolica ósemek sprzyja problemom, bo jest trudna do oczyszczenia i łatwo w niej gromadzą się resztki. Przy wyrzynaniu zębów mądrości tworzy się często kieszonka dziąsłowa, która szybko ulega zakażeniu.
Trudny dostęp dla szczoteczki powoduje zaleganie pokarmu i szybki rozwój bakterii. Częściowo wyrznięta ósemka drażni tkanki i wywołuje ostry stan zapalny, co tłumaczy nasilony ból i czasem szczękościsk.
Typowe objawy to: nasilony ból, obrzęk, trudności w otwieraniu ust i dyskomfort przy połykaniu. W niektórych przypadkach na zdjęciu RTG widać półksiężycowatą kieszeń kostną — wtedy ekstrakcja może być konieczna.
Problem często nawraca, dopóki ząb pozostaje w niekorzystnym położeniu. Leczenie zaczyna się od oczyszczenia i wyciszenia zapalenia. Jeśli to nie pomaga, stomatolog rozważy usunięcie ósemki.
Żele miejscowe i chłodne okłady mogą przynieść ulgę doraźnie, lecz nie zastąpią wizyty u dentysty.
Kiedy dziura w dziąśle wymaga pilnej kontroli stomatologicznej
Intensywny ból i narastający obrzęk to sygnały, które nie powinny być ignorowane. W takich przypadkach szybka konsultacja może zapobiec poważnym problemom i utracie zębów.
Checklist — pilnie do dentysty, gdy pojawia się:
- wysięk ropny lub wypływ z okolicy przy szyjce zęba;
- szybko narastający obrzęk twarzy lub dziąsła;
- silny ból utrudniający jedzenie lub sen;
- trudność w gryzieniu lub otwieraniu ust;
- rozchwianie zęba lub uczucie, że ząb się rusza.
Krwawienie z towarzyszącą opuchlizną i nieprzyjemnym zapachem może być objawem aktywnego stanu zapalnego. Taki obraz często wymaga profesjonalnego oczyszczenia i leczenia, a nie tylko domowych środków.
Jeżeli pojawiają się objawy ogólne — gorączka, powiększenie węzłów chłonnych lub rozprzestrzenianie się bólu w jamie ustnej — istnieje ryzyko rozszerzenia infekcji. W takim przypadku czas ma znaczenie dla zmniejszenia komplikacji.
Doraźne płukanki i żele łagodzą objawy, lecz nie usuwają przyczyny. Nie powinny więc opóźniać wizyty u specjalisty.
Regularne wizyty kontrolne pozwalają wykryć kieszonki zanim dojdzie do powikłań i zmniejszają ryzyko poważnych stanów zapalnych.
Diagnostyka w gabinecie: jak dentysta ocenia kieszonki dziąsłowe
W gabinecie lekarz precyzyjnie zmierzy głębokość kieszonek periodontologiczną sondą. Badanie obejmuje ocenę krwawienia i ruchomości zębów.
Pomiar określa, czy kieszonka mieści się w normie czy wymaga terapii. Wynik 2–3 mm zwykle nie wymaga zabiegów, natomiast głębsze wartości mogą oznaczać konieczność leczenia.
Doktor często zleca RTG lub pantomogram. Zdjęcie ocenia ubytki kostne i pomaga w planowaniu leczenia.
Periodontolog różnicuje przyczyny dolegliwości: czy problem pochodzi od przyzębia, czy od patologii samego zęba. To decyduje o metodzie leczenia.
- Pomiar sondą i ocena krwawienia.
- Analiza zdjęć RTG dla oceny kości.
- Ustalenie planu leczenia i liczby wizyt.
| Badanie | Co ocenia | Znaczenie dla leczenia |
|---|---|---|
| Sondowanie | Głębokość przestrzeni i krwawienie | Określa konieczność skalingu lub zabiegów chirurgicznych |
| RTG / pantomogram | Stan kości i zębów | Planowanie regeneracji kostnej lub ekstrakcji |
| Konsultacja periodontologiczna | Ocena ryzyka i przyczyn problemów | Dobór długoterminowego planu leczenia i kontroli |
„Dokładna diagnostyka pozwala dobrać terapię adekwatną do przyczyny i zmniejszyć ryzyko nawrotu.”
Jak leczyć kieszonkę dziąsłową – postępowanie krok po kroku
Leczenie kieszonki zaczyna się od ustalenia przyczyny i dokładnej oceny klinicznej. Na tej podstawie stomatolog ustala plan działań.
- Rozpoznanie: pomiar głębokości i ocena krwawienia.
- Oczyszczanie: skaling i piaskowanie przy kamienia nazębnego.
- Dezynfekcja: płukania antyseptyczne (chlorheksydyna, woda utleniona, nadmanganian potasu).
- Zabiegi poddziąsłowe: kiretaż pod znieczuleniem przy kamieniu poddziąsłowym.
- Leki: podanie środka miejscowego do kieszonki; w razie silnego zapalenia antybiotyk.
- Kontrola: wizyty kontrolne i ścisła higiena jamy, by utrzymać efekt.
Kiretaż to mechaniczne oczyszczanie poniżej brzegu dziąsła. Wykonuje się go w znieczuleniu, bo usuwa złogi i zakażoną tkankę.
Płukania redukują bakterii i przygotowują kieszonki dziąsłowej do gojenia. Czasami stomatolog wprowadza lek bezpośrednio do przestrzeni, by wspomóc regenerację.
W przypadku nieprawidłowo ustawionej ósemki leczenie może być krótkotrwałe — ekstrakcja może być jedynym trwałym rozwiązaniem. Po zabiegach należy spodziewać się kilku wizyt kontrolnych i systematycznej higieny zębów.
| Etap | Co wykonuje się | Efekt |
|---|---|---|
| Diagnostyka | Pomiar sondą, RTG | Plan leczenia i zakres zabiegów |
| Higienizacja | Skaling, piaskowanie | Usunięcie kamienia i płytki |
| Zabiegi poddziąsłowe | Kiretaż, leki miejscowe | Redukcja zakażenia i odbudowa przyczepu |
| Leczenie wspomagające | Płukania, antybiotyk (jeśli potrzebny) | Ograniczenie stanu zapalnego |
„Leczenie jest procesem wieloetapowym; współpraca pacjenta po zabiegach decyduje o sukcesie.”
Jak zmniejszyć ryzyko nawrotu i zadbać o dziąsła na co dzień
Zapobieganie jest prostsze niż leczenie — to klucz do zdrowia jamy i zębów. Systematyczna higiena jamy ustnej zmniejsza ryzyko nawrotu problemów i chroni dziąseł przed zapaleniem.
Codzienne zasady: mycie zębów 2x dziennie przez co najmniej 2 minuty, nitkowanie lub użycie irygatora oraz czyszczenie trudnych przestrzeni międzyzębowych. Unikaj nadmiernego nacisku podczas szczotkowania, by nie podrażniać tkanek.
Wsparcie to płyny o działaniu antyseptycznym — jako dodatek, nie zamiennik mechanicznego czyszczenia. Rzucenie palenia i ograniczenie cukrów prostych także hamują rozwój infekcji.
Plan na 7–14 dni: popraw higienę, obserwuj objawy i umów regularne wizyty na profesjonalną higienizację (skaling, piaskowanie, fluoryzacja). To proste kroki, które może być początkiem długotrwałej ochrony jamy ustnej.

Zdrowy uśmiech kojarzy mi się przede wszystkim z komfortem, a dopiero później z estetyką. Interesuje mnie profilaktyka, higiena i proste zasady, które pomagają uniknąć nieprzyjemnych niespodzianek. Lubię konkrety: co robić na co dzień, na co zwracać uwagę i czego nie warto ignorować. Cenię rzetelną wiedzę i spokojne tłumaczenie trudniejszych tematów.