Czy nagły, silny ból i nietypowe zmiany w jamie ustnej mogą być groźniejsze niż myślisz?
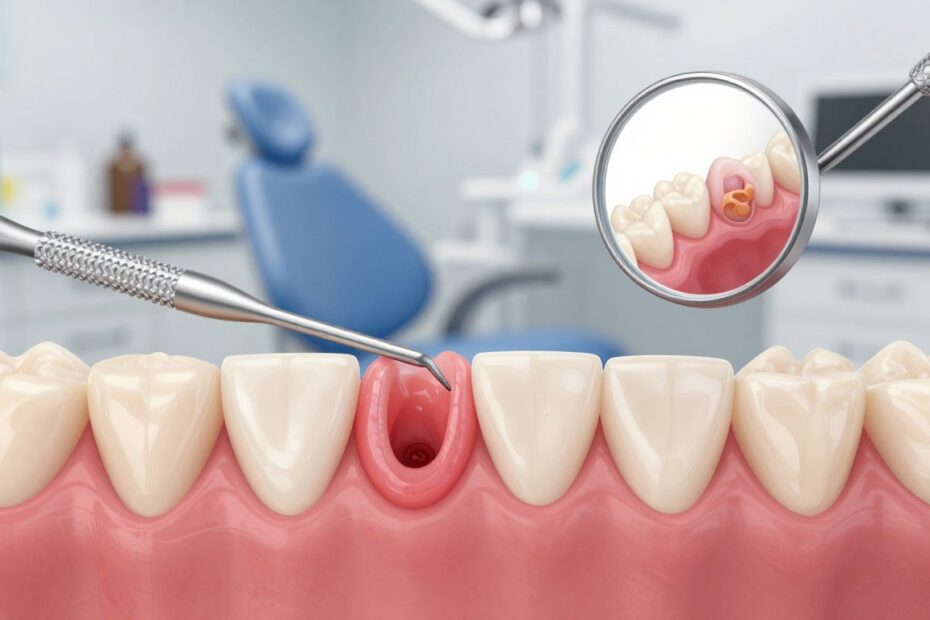
Martwica dziąsła to gwałtowny proces obumierania tkanek przyzębia. Może dotyczyć więzadeł ozębnej i kości, dlatego szybka reakcja ma znaczenie.
W praktyce pacjenta często widoczne są ostre objawy: intensywny ból, krwawienie, nieprzyjemny zapach i szybko postępujące zmiany w obrębie dziąseł. Takie symptomy nie warto lekceważyć.
W artykule pokażemy, jak rozpoznać różnicę między klasycznym zapalenie a stanem wymagającym pilnej oceny stomatologa. Opiszemy też przyczyny, diagnostykę i dostępne metody leczenia.
Problem wpływa na zdrowie całego organizmu, szczególnie u osób z osłabioną odpornością. Szybkie działanie zwiększa szanse na zatrzymanie procesu i ograniczenie rozległości zmian w jamie.
Kluczowe wnioski
- Szybkie objawy mogą świadczyć o poważnym stanie wymagającym pomocy stomatologa.
- Intensywny ból i szybko postępujące zmiany nie powinny być ignorowane.
- Prawidłowa diagnoza rozróżnia zapalenie od procesu martwiczego.
- Wczesne leczenie zwiększa szanse na ograniczenie szkód w przyzębiu.
- Stan może prowadzić do ogólnych powikłań u osób z osłabioną odpornością.
Czym jest martwica dziąsła i co dzieje się z tkankami przyzębia
Początkowo pojawia się ostry stan zapalny, który w krótkim czasie niszczy tkanki przyzębia. To nie jest jedynie silniejsze zapalenie, lecz nieodwracalne obumieranie komórek i tkanek przyzębia.
Proces zaczyna się od zapalenia, przechodzi w owrzodzenia, a następnie tworzą się ubytki tkanek i obniżenie linii dziąseł. W obrazie klinicznym widoczne bywają szarawe lub czarne obszary oraz naloty rzekomobłoniaste.
Główne mechanizmy to zanik ukrwienia i nasilone zakażenie drobnoustrojami, w tym bakteriami beztlenowymi. Te czynniki razem nasilają stan zapalny i przyspieszają destrukcję.
Zmiany nie muszą ograniczać się do błony śluzowej. W cięższych przypadkach proces rozprzestrzenia się na więzadła i kość, powodując trwały ubytek tkanek przyzębia.
- Tempo i ból – szybko postępujące objawy odróżniają ten stan od typowego zapalenia.
- Nieodwracalność – obumarłe obszary zwykle nie zregenerują się bez interwencji, np. oczyszczenia i leczenia.
Objawy, które najczęściej prowadzą pacjentów do gabinetu
Pacjenci zwykle zgłaszają nagły, nasilający się ból i dyskomfort w obrębie jamy ustnej. Ten objaw często pojawia się jako pierwszy i szybko ogranicza jedzenie oraz higienę.
Typowe objawy widoczne w gabinecie to:
- Gwałtowny ból i tkliwość przy myciu zębów oraz podczas żucia.
- Krwawienie przy minimalnym dotyku, które powinno skłonić do szybkiej konsultacji.
- Obrzęk, sinawy lub szary odcień dziąseł, bolesne owrzodzenia oraz naloty utrudniające higienę.
Charakterystyczny jest także intensywny, nieprzyjemny zapach ust. Powstaje w wyniku rozpadu tkanek i aktywności bakterii beztlenowych, co daje bardzo cuchnący aromat.
W zaawansowaniu mogą wystąpić odsłonięcie korzeni i rozchwianie zębów. Podobne symptomy pojawiają się w innych chorobach przyzębia, dlatego samodiagnoza nie zastąpi oceny stomatologa.
Kiedy potrzebna jest pilna pomoc stomatologa
Gdy objawy rozwijają się zamiast ustępować, potrzebna jest natychmiastowa konsultacja ze stomatologiem.
Na wezwanie reagujemy natychmiast, gdy wystąpią tzw. czerwone flagi:
- Narastający ból zamiast stopniowo słabnąć.
- Szybko powiększający się obrzęk lub trudności w połykaniu.
- Obfite krwawienie trudne do opanowania.
- Gwałtowny, nieprzyjemny zapach ust i zmiana koloru dziąseł.
- Pogorszenie funkcji: jedzenie, mowa, komfort przy zębach.
Intensywny zapach w połączeniu z bólem i odbarwieniem tkanek może świadczyć o postępie procesu martwiczego. W takich przypadkach ryzyko rozprzestrzenienia się zakażenia rośnie.
Objawy ogólne, które zwiększają pilność, to gorączka, osłabienie i powiększone węzły chłonne. Mogą one oznaczać, że infekcja wychodzi poza jamę ustną.
Po zabiegu ból zwykle stopniowo maleje. Jeśli dolegliwości narastają po 48–72 godzinach, skontaktuj się ze stomatologiem bez zwłoki.
Do wizyty przygotuj informacje: czas trwania objawów, dynamikę zmian, przyjmowane leki i choroby współistniejące. Unikaj samodzielnego stosowania antybiotyków — poczekaj na ocenę lekarza.
Przyczyny i czynniki ryzyka, które mogą prowadzić do martwicy
Rzadko jedna przyczyna stoi za ciężkim uszkodzeniem przyzębia. Zwykle to suma kilku elementów, które razem wywołują szybki stan zapalny i inwazję bakterii.
Do najważniejszych czynników ryzyka należą choroby ogólnoustrojowe, takie jak cukrzyca, choroby nowotworowe czy terapie immunosupresyjne. Obniżona odporności organizmu zwiększa podatność na zakażenia w jamy ustnej.
Elementy stylu życia także mają znaczenie. Palenie, przewlekły stres, niedożywienie i suchość jamy ustnej mogą przyspieszyć rozpad tkanek. Zła higiena prowadzi do nagromadzenia płytki i kamienia, co ułatwia rozwój bakterii.
W miejscowych przypadkach duże ryzyko daje uraz mechaniczny, nieleczona próchnica lub powikłania po zabiegach przy braku odpowiedniej dezynfekcji i opieki.
Jak rozpoznać kumulację ryzyk? Jeśli występuje kilka czynników jednocześnie, a objawy szybko narastają, sprawę trzeba potraktować poważnie i zgłosić się do stomatologa.
| Czynnik | Dlaczego zwiększa ryzyko | Przykłady |
|---|---|---|
| Obniżona odporność | Gorsza kontrola infekcji | HIV, cukrzyca, chemioterapia |
| Styl życia | Osłabienie tkanek i mikrokrążenia | Palenie, stres, niedobory |
| Higiena i urazy | Środowisko dla bakterii i wrota zakażenia | Płytka, kamień, urazy, powikłania pozabiegowe |
Diagnostyka i leczenie: jak zatrzymać proces martwiczy
Szybka diagnostyka decyduje o tym, czy proces zostanie zatrzymany na wczesnym etapie.
Lekarz zaczyna od wywiadu: czas i dynamika objawów, choroby przewlekłe oraz stosowane leki. To pozwala ocenić stopień zaawansowania i ryzyko powikłań.
W badaniu klinicznym lekarz sprawdza zakres zmian, występowanie bólu, krwawienia i nieprzyjemnego zapachu w obrębie jamy ustnej. Szybkie rozpoznanie kieruje dalszymi krokami.
RTG ocenia korzenie zębów i zmiany kostne. W niektórych przypadkach pobiera się wymaz, by dobrać celowaną terapię antybiotykową zamiast leczenia „w ciemno”.
Cele leczenia to zatrzymanie procesu, usunięcie martwych tkanek, redukcja bakteryjnego obciążenia oraz odbudowa stanu przyzębia.
| Etap | Co obejmuje | Kiedy |
|---|---|---|
| Diagnostyka | Wywiad, badanie kliniczne, RTG, wymaz | Na pierwszej wizycie |
| Konserwatywne leczenie | Higienizacja, usunięcie płytki i kamienia, antyseptyki, leki | W początkowym stopniu zaawansowania |
| Zabiegowe | Opracowanie chirurgiczne, usunięcie martwych tkanek, leczenie periodontologiczne | W przypadkach zaawansowania |
Przygotuj listę leków i opis przebiegu objawów przed wizytą. Nie stosuj antybiotyków na własną rękę — to może opóźnić właściwe leczenie i prowadzić do większej utraty tkanek przyzębia.
Jak chronić dziąsła po leczeniu i nie przegapić nawrotu
Rekonwalescencja po zabiegu to czas, kiedy codzienne nawyki decydują o przyszłym zdrowiu jamy ustnej. Stosuj delikatne mycie zębów, nitkowanie i płukanie antyseptykiem przez pierwsze tygodnie po leczeniu.
Zaplanuj wizyty kontrolne u stomatologa co 4–8 tygodni na początku, potem co 3–6 miesięcy, by szybko wychwycić objawy nawrotu. W obrębie jamy ustnej obserwuj ból, krwawienie lub utrzymujący się nieprzyjemny zapach — to sygnały do pilnej konsultacji.
Ogranicz używki, popraw dietę i zadbaj o ogólny stan zdrowia organizmu. W przypadku choroby przewlekłej współpracuj z lekarzem prowadzącym — wyrównanie parametrów obniża ryzyko martwicy i zapalenia przyzębia.
Prosty plan leczenia i profilaktyki oraz regularne kontrole chronią zęby i minimalizują powroty problemów.

Zdrowy uśmiech kojarzy mi się przede wszystkim z komfortem, a dopiero później z estetyką. Interesuje mnie profilaktyka, higiena i proste zasady, które pomagają uniknąć nieprzyjemnych niespodzianek. Lubię konkrety: co robić na co dzień, na co zwracać uwagę i czego nie warto ignorować. Cenię rzetelną wiedzę i spokojne tłumaczenie trudniejszych tematów.